Algunas mujeres creen que pueden dejar de hacerse las pruebas de detección una vez dejan de tener hijos. Esto no es correcto. Estas mujeres deben aún seguir las recomendaciones de la Sociedad Americana Contra El Cáncer.
Aunque no se deben hacer las pruebas de detección cada año, puede que las mujeres que han presentando resultados anormales en las pruebas necesiten hacerse una prueba de Papanicolaou de seguimiento en 6 meses o un año.
Las guías de la Sociedad Americana Contra El Cáncer para la detección temprana del cáncer de cuello uterino no aplican a mujeres que han sido diagnosticadas con este cáncer. Estas mujeres deben someterse a pruebas de seguimiento según lo recomiende sus médicos.
Aunque la prueba de Papanicolaou ha tenido más éxito que ninguna otra prueba de detección en la prevención del cáncer, ésta no es perfecta. Una de sus limitaciones es que el análisis de las muestras de estas pruebas es realizado por los humanos, por lo que no siempre es posible un examen preciso de cientos de miles de células en cada muestra. Los ingenieros, científicos y doctores están trabajando en conjunto para mejorar esta prueba. Debido a que es posible que se pasen por alto algunas anomalías (aunque las pruebas sean examinadas en los mejores laboratorios), es recomendable hacerse esta prueba con la frecuencia recomendada por las guías de la Sociedad Americana Contra El Cáncer.
Hay varias cosas que usted puede hacer para que su prueba de Papanicolaou sea lo más precisa posible:
Muchas personas confunden los exámenes pélvicos con las pruebas de Papanicolaou. El examen pélvico es parte del cuidado de salud rutinario de la mujer. Durante un examen pélvico, el doctor examina la vulva, la vagina y el cuello uterino y palpa los órganos reproductores, incluyendo el cuello uterino, el útero y los ovarios, y puede que haga pruebas para detectar enfermedades de transmisión sexual.
Las pruebas de Papanicolaou se hacen a menudo durante los exámenes pélvicos, aunque puede que se le haga un examen pélvico sin incluir una prueba de Papanicolaou. Un examen pélvico sin una prueba de Papanicolaou no ayudará a detecta las células anormales del cuello uterino ni el cáncer de cuello uterino en etapa inicial.
A menudo, la prueba de Papanicolaou se hace al inicio del examen pélvico, después de colocar el espéculo. Para realizar la prueba de Papanicolaou, el médico remueve células del cuello uterino al raspar o rozar cuidadosamente el cuello uterino con un instrumento especial. Los exámenes pélvicos pudieran ayudar a encontrar otros tipos de cánceres y problemas del sistema reproductor, pero sólo la prueba de Papanicolaou proveerá información sobre el cáncer de cuello uterino en etapa inicial o precánceres.
El médico primero coloca un espéculo, instrumento de metal o plástico que mantiene la vagina abierta, de manera que el cuello uterino pueda verse bien, dentro de la vagina. Seguidamente se obtiene, mediante raspado ligero, una muestra de células y mucosidad de la exocérvix (la superficie del cuello uterino cercana a la vagina) con una pequeña espátula. Luego se inserta un pequeño cepillo o una torunda de algodón en la abertura cervical para tomar una muestra del endocérvix (parte interior del cuello uterino más cercana al cuerpo del útero). Entonces, las muestras de células se preparan para que se puedan examinar con un microscopio en el laboratorio. Existen dos forman principales para hacer esto.
Un método consiste en esparcir la muestra directamente sobre laminillas de vidrio para microscopio. Luego esta muestra se envía al laboratorio. Todas las muestras de citología cervical fueron manejadas de esta manera por lo menos 50 años. Este método funciona bastante bien y es relativamente económico; sin embargo, tiene algunas desventajas. Un problema con este método es que las células frotadas en la placa quedan a veces apiladas unas sobre otras, con lo que es difícil ver las células del fondo de la pila. Además, los glóbulos blancos (pus), un aumento de la mucosidad, de células de hongo o de bacterias a causa de infección o inflamación pueden esconder a las células del cuello uterino. Otro problema con este método consiste en que las células se pueden secar si las laminillas no son tratadas (con un preservativo) inmediatamente. Esto puede dificultar el que se determine si algo anda mal con las células. Si no se pueden ver bien las células del cuello uterino (debido a cualquiera de estos problemas), la prueba es menos precisa y puede que sea necesario repetirla.
Otro método consiste en colocar la muestra de las células del cuello uterino en un líquido preservativo especial (en lugar de colocarlas directamente en una laminilla). El recipiente que contiene las células y el líquido se envía al laboratorio. Los técnicos entonces utilizan instrumentos de laboratorio especiales para esparcir algunas de las células en el líquido sobre las laminillas de cristal para observarlas con un microscopio. Este método se llama citología en medio líquido, o prueba de Papanicolaou en medio líquido. El líquido ayuda a eliminar algunas de las células de mucosidades, bacterias, levaduras y pus que hay en la muestra. Además, permite que las células del cuello uterino se esparzan con más uniformidad en la laminilla y evita que se sequen y se deformen. A las células que están en el líquido se les puede realizar también una prueba de VIH. El uso de las pruebas basadas en líquido pueden reducir la probabilidad de que la prueba de Papanicolaou sea repetida, pero no encuentra más precánceres que la prueba de Papanicolaou regular. También resulta más probable que la prueba basada en líquido encuentre cambios celulares que no son precancerosos, aunque estos cambios requerirán de más exámenes, lo que conduce a pruebas innecesarias. Este método es también más costoso que la prueba de Papanicolaou usual.
Otra manera para mejorar la prueba de Papanicolaou es el uso de instrumentos computarizados para localizar las células anormales en las laminillas. La Food and Drug Administration (FDA) aprobó un instrumento para leer primero las pruebas de Papanicolaou (en lugar de ser examinadas por un tecnólogo). Este equipo fue también aprobado por la FDA para que reconfirme los resultados de la prueba de Papanicolaou que fueron indicados como normales por los tecnólogos. Cualquier prueba identificada por este instrumento como anormal sería entonces revisada por un médico o un tecnólogo.
Aunque se esperaba que el uso de instrumentos computarizados encontrara células anormales que los tecnólogos pudieran algunas veces pasar por alto, los estudios hasta el momento no han encontrado una ventaja real para las pruebas automatizadas. Las pruebas de detección automatizadas también aumentan el costo de las pruebas de citología del cuello uterino.
Por ahora, la mejor manera para detener el cáncer de cuello uterino en etapa inicial es asegurándose de que todas las mujeres se realicen las pruebas de acuerdo con las guías de la Sociedad Americana Contra El Cáncer. Lamentablemente, muchas de las mujeres con mayor riesgo de cáncer de cuello uterino no se están realizando las pruebas o se las están realizando con una frecuencia incorrecta.
Debido a que la forma más común de cáncer de cuello uterino comienza con cambios precancerosos, hay dos formas de detener el origen de esta enfermedad. La primera es al encontrar y tratar los precánceres antes de que se tornen en verdaderos cánceres, y la segunda es al prevenir los precánceres.
Detección de precánceres de cuello uterino
Una manera bien comprobada para prevenir el cáncer de cuello uterino consiste en hacerse pruebas de detección para encontrar precánceres antes de que se tornen en cánceres invasivos. La prueba de Papanicolaou y la prueba del virus de papiloma humano (VPH) son usadas para esto. Si se encuentra un precáncer, se puede tratar al detener el cáncer de cuello uterino antes de que realmente comience (el tratamiento se discute en la sección “
¿Cómo se tratan los cánceres y los precánceres de cuello uterino?”. La mayoría de los casos de cáncer invasivo del cuello uterino se detecta en mujeres que no se han hecho la prueba de Papanicolaou con regularidad.
La Sociedad Americana Contra El Cáncer recomienda las siguientes guías para la detección temprana:
- Todas las mujeres deben comenzar las pruebas (detección) del cáncer de cuello uterino a la edad de 21 años. Las mujeres entre los 21 y los 29 años deben hacerse la prueba de Papanicolaou cada 3 años. La prueba del VPH no se debe usar como prueba de detección en este grupo de edad (aunque se puede usar como parte del seguimiento de una prueba de Papanicolaou con resultado anormal).
- A partir de los 30 años, el método preferido de detección consiste en una prueba de Papanicolaou combinada con una prueba de VPH cada 5 años. Este método debe continuar hasta los 65 años.
- Otra opción razonable para las mujeres de 30 a 65 años consiste en realizar solamente la prueba de Papanicolaou cada 3 años.
- Puede que las mujeres que están en alto riesgo de cáncer de cuello uterino debido a un sistema inmunológico suprimido (por ejemplo, debido a infección por VIH, trasplante de órgano, o uso prolongado de esteroide) o debido a que fueron expuestas a DES en el útero, necesiten hacerse las pruebas de detección con más frecuencia. Estas mujeres deben seguir las recomendaciones de sus médicos.
- Las mujeres mayores de 65 años que se han hecho regularmente las pruebas de detección en los últimos 10 años pueden dejar de hacerse las pruebas siempre y cuando no se haya encontrado ningún precáncer grave (como CIN2 o CIN3) en los últimos 20 años (CIN se discute en la sección sobre biopsias cervicales en “¿Cómo se diagnostican los cánceres y los precánceres de cuello uterino?”). Las mujeres con un historial de CIN2 o CIN3 deben continuar con las pruebas al menos 20 años después de haber detectado la anomalía.
- Las mujeres que se hayan sometido a una histerectomía total (extirpación del útero y del cuello uterino) pueden dejar de hacerse las pruebas (como las pruebas de Papanicolaou y las pruebas de VPH), a menos que la histerectomía se haya hecho como tratamiento de precáncer de cuello uterino (o cáncer). Las mujeres que hayan tenido una histerectomía sin la extirpación del cuello uterino (una histerectomía supracervical) deben continuar las pruebas de detección de este cáncer, según las guías presentadas anteriormente.
- Las mujeres de cualquier edad NO tienen que hacerse las pruebas cada año mediante cualquier método de detección.
- Las mujeres que han sido vacunadas contra el VPH deberán aún seguir estas guías.
Algunas mujeres creen que pueden dejar de hacerse las pruebas de detección una vez dejan de tener hijos. Esto no es correcto. Estas mujeres deben aún seguir las recomendaciones de la Sociedad Americana Contra El Cáncer.
Aunque no se deben hacer las pruebas de detección cada año, puede que las mujeres que han presentando resultados anormales en las pruebas necesiten hacerse una prueba de Papanicolaou de seguimiento en 6 meses o un año.
Las guías de la Sociedad Americana Contra El Cáncer para la detección temprana del cáncer de cuello uterino no aplican a mujeres que han sido diagnosticadas con este cáncer. Estas mujeres deben someterse a pruebas de seguimiento según lo recomiende sus médicos.
Aunque la prueba de Papanicolaou ha tenido más éxito que ninguna otra prueba de detección en la prevención del cáncer, ésta no es perfecta. Una de sus limitaciones es que el análisis de las muestras de estas pruebas es realizado por los humanos, por lo que no siempre es posible un examen preciso de cientos de miles de células en cada muestra. Los ingenieros, científicos y doctores están trabajando en conjunto para mejorar esta prueba. Debido a que es posible que se pasen por alto algunas anomalías (aunque las pruebas sean examinadas en los mejores laboratorios), es recomendable hacerse esta prueba con la frecuencia recomendada por las guías de la Sociedad Americana Contra El Cáncer.
Cómo hacer que las pruebas de Papanicolaou sean más precisas
Hay varias cosas que usted puede hacer para que su prueba de Papanicolaou sea lo más precisa posible:
- No programe la cita médica durante el periodo menstrual. El mejor momento es al menos 5 días después de que haya finalizado el período menstrual.
- Evite duchas vaginales 48 horas antes de la prueba.
- No tenga relaciones sexuales (coito) 48 horas antes de la prueba.
- No se aplique lavados vaginales, ni use tampones, espuma espermicida, gelatinas, u otras cremas vaginales, humectantes, o lubricantes, o medicamentos vaginales 48 horas antes de la prueba.
Examen pélvico versus prueba de Papanicolaou
Muchas personas confunden los exámenes pélvicos con las pruebas de Papanicolaou. El examen pélvico es parte del cuidado de salud rutinario de la mujer. Durante un examen pélvico, el doctor examina la vulva, la vagina y el cuello uterino y palpa los órganos reproductores, incluyendo el cuello uterino, el útero y los ovarios, y puede que haga pruebas para detectar enfermedades de transmisión sexual.
Las pruebas de Papanicolaou se hacen a menudo durante los exámenes pélvicos, aunque puede que se le haga un examen pélvico sin incluir una prueba de Papanicolaou. Un examen pélvico sin una prueba de Papanicolaou no ayudará a detecta las células anormales del cuello uterino ni el cáncer de cuello uterino en etapa inicial.
A menudo, la prueba de Papanicolaou se hace al inicio del examen pélvico, después de colocar el espéculo. Para realizar la prueba de Papanicolaou, el médico remueve células del cuello uterino al raspar o rozar cuidadosamente el cuello uterino con un instrumento especial. Los exámenes pélvicos pudieran ayudar a encontrar otros tipos de cánceres y problemas del sistema reproductor, pero sólo la prueba de Papanicolaou proveerá información sobre el cáncer de cuello uterino en etapa inicial o precánceres.
¿Cómo se realiza una prueba de Papanicolaou?
La citología es la rama de la ciencia que trata con la estructura y la función de las células. También se refiere a las pruebas para diagnosticar el cáncer y el precáncer mediante la observación de las células bajo el microscopio. La prueba de Papanicolaou es un procedimiento que se usa para la obtención de células del cuello uterino para realizar la citología cervical.
El médico primero coloca un espéculo, instrumento de metal o plástico que mantiene la vagina abierta, de manera que el cuello uterino pueda verse bien, dentro de la vagina. Seguidamente se obtiene, mediante raspado ligero, una muestra de células y mucosidad de la exocérvix (la superficie del cuello uterino cercana a la vagina) con una pequeña espátula. Luego se inserta un pequeño cepillo o una torunda de algodón en la abertura cervical para tomar una muestra del endocérvix (parte interior del cuello uterino más cercana al cuerpo del útero). Entonces, las muestras de células se preparan para que se puedan examinar con un microscopio en el laboratorio. Existen dos forman principales para hacer esto.
Citología convencional
Un método consiste en esparcir la muestra directamente sobre laminillas de vidrio para microscopio. Luego esta muestra se envía al laboratorio. Todas las muestras de citología cervical fueron manejadas de esta manera por lo menos 50 años. Este método funciona bastante bien y es relativamente económico; sin embargo, tiene algunas desventajas. Un problema con este método es que las células frotadas en la placa quedan a veces apiladas unas sobre otras, con lo que es difícil ver las células del fondo de la pila. Además, los glóbulos blancos (pus), un aumento de la mucosidad, de células de hongo o de bacterias a causa de infección o inflamación pueden esconder a las células del cuello uterino. Otro problema con este método consiste en que las células se pueden secar si las laminillas no son tratadas (con un preservativo) inmediatamente. Esto puede dificultar el que se determine si algo anda mal con las células. Si no se pueden ver bien las células del cuello uterino (debido a cualquiera de estos problemas), la prueba es menos precisa y puede que sea necesario repetirla.
Citología basada en líquido
Otro método consiste en colocar la muestra de las células del cuello uterino en un líquido preservativo especial (en lugar de colocarlas directamente en una laminilla). El recipiente que contiene las células y el líquido se envía al laboratorio. Los técnicos entonces utilizan instrumentos de laboratorio especiales para esparcir algunas de las células en el líquido sobre las laminillas de cristal para observarlas con un microscopio. Este método se llama citología en medio líquido, o prueba de Papanicolaou en medio líquido. El líquido ayuda a eliminar algunas de las células de mucosidades, bacterias, levaduras y pus que hay en la muestra. Además, permite que las células del cuello uterino se esparzan con más uniformidad en la laminilla y evita que se sequen y se deformen. A las células que están en el líquido se les puede realizar también una prueba de VIH. El uso de las pruebas basadas en líquido pueden reducir la probabilidad de que la prueba de Papanicolaou sea repetida, pero no encuentra más precánceres que la prueba de Papanicolaou regular. También resulta más probable que la prueba basada en líquido encuentre cambios celulares que no son precancerosos, aunque estos cambios requerirán de más exámenes, lo que conduce a pruebas innecesarias. Este método es también más costoso que la prueba de Papanicolaou usual.
Otra manera para mejorar la prueba de Papanicolaou es el uso de instrumentos computarizados para localizar las células anormales en las laminillas. La Food and Drug Administration (FDA) aprobó un instrumento para leer primero las pruebas de Papanicolaou (en lugar de ser examinadas por un tecnólogo). Este equipo fue también aprobado por la FDA para que reconfirme los resultados de la prueba de Papanicolaou que fueron indicados como normales por los tecnólogos. Cualquier prueba identificada por este instrumento como anormal sería entonces revisada por un médico o un tecnólogo.
Aunque se esperaba que el uso de instrumentos computarizados encontrara células anormales que los tecnólogos pudieran algunas veces pasar por alto, los estudios hasta el momento no han encontrado una ventaja real para las pruebas automatizadas. Las pruebas de detección automatizadas también aumentan el costo de las pruebas de citología del cuello uterino.
Por ahora, la mejor manera para detener el cáncer de cuello uterino en etapa inicial es asegurándose de que todas las mujeres se realicen las pruebas de acuerdo con las guías de la Sociedad Americana Contra El Cáncer. Lamentablemente, muchas de las mujeres con mayor riesgo de cáncer de cuello uterino no se están realizando las pruebas o se las están realizando con una frecuencia incorrecta.
¿Cómo se informan los resultados de una prueba de Papanicolaou?
El sistema utilizado más ampliamente para describir los resultados de la prueba de Papanicolaou es el Sistema Bethesda(TBS, por sus siglas en inglés). Desde su incursión en 1988, este sistema ha sido revisado dos veces: primero en 1991 y recientemente en 2001. La siguiente información está basada en la versión de 2001. Las categorías generales son:
- Negativo para lesiones intraepiteliales o cáncer,
- Anomalías de las células epiteliales, y
- Otras neoplasias malignas.
Negativo para lesiones intraepiteliales o cáncer
Esta primera categoría significa que no se detectaron signos de cáncer, cambios precancerosos ni alguna otra anomalía significativa. Algunas muestras en esta categoría resultan ser completamente normales. Otras puede que detecten hallazgos que no tengan que ver con el cáncer de cuello uterino, como signos de infecciones con hongos, herpes oTrichomonas vaginalis (un parasito microscópico), por ejemplo. En algunos casos también pudiera haber indicios de cambios celulares reactivos, que son la forma en que las células del cuello uterino responden a las infecciones u otras irritaciones.
Anomalías de las células epiteliales
La segunda categoría, anomalías de las células epiteliales, significa que las células que recubren el cuello uterino o la vagina muestran cambios que pudieran ser indicativos de cáncer o de alguna afección precancerosa. Esta categoría se divide en varios grupos para las células escamosas y las células glandulares.
Las anomalías de las células epiteliales para las células escamosas se llaman:
Células escamosas atípicas: esta categoría incluye células escamosas atípicas de importancia incierta (ASC-US). Este término se usa cuando existen células que lucen anormales, pero que no es posible saber (mediante la observación de las células con un microscopio) si la causa es infección, irritación o precáncer. La mayor parte del tiempo, las células identificadas como ASC-US no son precancerosas. Algunos médicos recomendarán repetir la prueba de Papanicolaou después de 6 meses. Algunos médicos usan la prueba VPH ADN para decidir si hay que hacer una colposcopia. Si se detecta un VPH de alto riesgo, es probable que el médico ordene una colposcopia.
Si los resultados de la prueba de Papanicolaou se identifican como ASC-H, esto significa que se sospecha de una SIL de alto grado. Se recomienda una colposcopia.
Lesiones intraepiteliales escamosas (SIL): estas anomalías se dividen en SIL de bajo grado y SIL de alto grado. En el SIL de bajo grado, las células son ligeramente anormales, mientras que en el SIL de alto grado, las células son significativamente anormales. Las SIL de alto grado tienen una tendencia menor a desaparecer sin tratamiento que las SIL de bajo grado, y tienen una tendencia mayor a convertirse en cáncer si no se tratan. No obstante, la mayoría de las SIL se puede curar con tratamiento y esto evita que se origine un cáncer verdadero. Una prueba de Papanicolaou no puede determinar por seguro si una mujer tiene un SIL de bajo grado o de alto grado. Simplemente, coloca el resultado en una de estas categorías de anomalía. Cualquier paciente de más de 20 años con una prueba de Papanicolaou que muestre SIL debe hacerse una colposcopia. La necesidad de tratamiento se basa en los resultados de las biopsias obtenidas durante la colposcopia. Debido a que la mayoría de las lesiones intraepiteliales escamosas son positivas para VPH, las pruebas del VPH no se usan para determinar la necesidad de una colposcopia en una mujer con SIL en una prueba de Papanicolaou.
La prueba de Papanicolaou no se recomienda para las mujeres de 20 años o menos, pero si se someten a esta prueba y se detecta un SIL de bajo grado, se les debe repetir la prueba de Papanicolaou en un año. Si ellas tienen un SIL de alto grado, se recomienda una colposcopia.
Carcinoma de células escamosas: este resultado significa que la mujer tiene mayores probabilidades de padecer un cáncer invasivo de células escamosas. Se estarán realizando estudios adicionales para asegurarse del diagnóstico antes de que se pueda planear el tratamiento.
El Sistema Bethesda también describe las anomalías de las células epiteliales para las células glandulares.
Adenocarcinoma: los cánceres de las células glandulares se reportan como adenocarcinomas. En algunos casos, el patólogo que examina las células puede indicar si el adenocarcinoma comenzó en el endocérvix, en el útero (endometrio) o en alguna otra parte del cuerpo.
Células glandulares atípicas: cuando las células glandulares no lucen normales, pero tienen características que impiden que se pueda tomar una decisión clara con respecto a si son cancerosas, se les llama células glandulares atípicas. La paciente debe hacerse más pruebas si el resultado de la citología de su cuello uterino muestra células glandulares atípicas.
Prueba de VPH ADN
Como se indicó anteriormente, el factor de riesgo más importante del cáncer de cuello uterino es la infección con VPH. Los doctores ahora cuentan con una prueba para detectar los tipos de VPH que tienen una mayor probabilidad de causar el cáncer de cuello uterino (tipos de alto riesgo). En esta prueba, se buscan partículas del DNA de estos tipos de VPH en las células del cuello uterino. La manera en que se realiza la prueba es similar a la de Papanicolaou, en cuento a cómo se obtiene la muestra, y en algunos casos hasta se pueden hacer ambas pruebas de la misma muestra. La prueba de VPH ADN se usa en dos situaciones diferentes:
- La prueba de VPH ADN se puede usar como prueba de detección del cáncer cervical, en combinación con la prueba de Papanicolaou, en las mujeres de 30 años o más (vea las guías de detección de la Sociedad Americana Contra El Cáncer discutidas anteriormente). No reemplaza la prueba de Papanicolaou. Las mujeres entre los 20 a 29 años que están sexualmente activas tienen una gran probabilidad (en comparación con mujeres de mayor edad) de contraer infecciones con VPH que desaparecerán por sí solas. Para estas mujeres más jóvenes, los resultados de esta prueba no son tan importantes y puede causar más confusión. Por esta razón, la prueba VPH ADN no se recomienda como prueba de detección en mujeres menores de 30 años de edad. Para más información, consulte el documento de la Sociedad Americana Contra El Cáncer What Every Woman Should Know About Cervical Cancer and the Human Papilloma Virus.
- La prueba de VPH ADN también se puede usar en las mujeres que obtuvieron resultados ligeramente anormales en la prueba de Papanicolaou (ASC-US) con el fin de determinar si es necesario que se hagan más pruebas o recibir tratamiento (vea la próxima sección).
Pruebas de seguimiento
Qué hacer para prevenir los precánceres
Evite estar expuesta al VPH
Debido a que el VPH es la principal causa del cáncer y precáncer de cuello uterino, evitar la exposición al VPH podría ayudar a prevenir esta enfermedad. En las mujeres, las infecciones por VPH ocurren principalmente en mujeres más jóvenes y son menos comúnes en las mujeres mayores de 30 años. La razón de esto no está clara. Ciertos tipos de conductas sexuales aumentan el riesgo de una mujer de contraer una infección genital con el VPH, tales como:
- Tener relaciones sexuales a temprana edad.
- Tener muchas parejas sexuales.
- Tener una pareja que haya tenido muchas parejas sexuales.
- Tener relaciones sexuales con hombres no circuncidados.
Esperar hasta una mayor edad para tener relaciones sexuales puede ayudar a evitar el VPH. También ayuda a limitar su número de parejas sexuales y a evitar las relaciones sexuales con alguien que haya tenido muchas otras parejas sexuales. Aunque el virus con más frecuencia se propaga entre un hombre y una mujer, la infección con VPH y el cáncer de cuello uterino se ha visto en mujeres que sólo han tenido sexo con otras mujeres.
El VPH no siempre causa verrugas o cualquier otro síntoma; incluso una persona infectada con VPH puede que no presente síntomas por años. Una persona puede tener el virus y transmitirlo sin saberlo.
Aun así, debido a que todo lo que se requiere para trasmitir el virus de una persona a otra es el contacto de piel a piel con un área del cuerpo infectada por VPH, incluso el no haber tenido sexo no garantiza que usted nunca será infectada con el virus. Podría ser posible prevenir el contagio anal y genital del VPH al no permitir nunca que otra persona tenga contacto con dichas zonas del cuerpo.
El VPH y los hombres
Para los hombres, los dos factores principales que influyen en el riesgo de infecciones genitales con VPH son la circuncisión y el número de parejas sexuales.
Los hombres que están circuncidados (a quienes les han quitado la piel del prepucio del pene) tienen una menor probabilidad de contagiarse o de mantener la infección por VPH. Los hombres que no han sido circuncidados son más propensos a tener infecciones por VPH y a transmitirlas a sus parejas. Las razones de esto no están claras. Puede deberse a que después de la circuncisión la piel del glande (del pene) pasa por cambios que la hace más resistente a infecciones con VPH. Otra teoría es que la superficie del prepucio (la cual se elimina mediante la circuncisión) puede contagiarse con el VPH con mayor facilidad. Aun así, la circuncisión no protege por completo contra el VPH; los hombres que están circuncidados aún pueden contraer el VPH y transmitirlo a sus parejas.
El riesgo de contagiarse con el VPH está también estrechamente relacionado con el hecho de tener muchas parejas sexuales (durante la vida de un hombre).
Los preservativos y el VPH
Los preservativos ("condones") proporcionan cierta protección contra el VPH. Los hombres que usan condones tienen una menor probabilidad de infectarse con VPH y de trasmitirlo a sus parejas femeninas. Un estudio encontró que cuando se usan los condones correctamente, éstos pueden reducir la tasa de infección con VPH en mujeres aproximadamente 70% si se usan cada vez que se tiene sexo. Una de las razones por las que los condones no pueden ofrecer protección total es porque no pueden cubrir toda posible área de infección con VPH del cuerpo, tal como la piel del área genital o anal. No obstante, los condones proveen cierta protección contra el VPH, y también protegen contra el VIH y algunas otras enfermedades de transmisión sexual. El condón (cuando se usa por la pareja masculina) también parece ayudar a que la infección con VPH y los precánceres desaparezcan más rápidamente.
No fume
Evitar el hábito de fumar es otra forma importante de reducir el riesgo de precáncer y cáncer de cuello uterino.
Vacúnese
Se han estado desarrollando vacunas que pueden proteger a las mujeres contra las infecciones del VPH. Hasta este momento, se ha estudiado una vacuna que protege contra los tipos 6, 11, 16 y 18 del VPH (Gardasil®) y otra que protege contra los tipos 16 y 18 (Cervarix®). La FDA aprobó la vacuna Cervarix en 2009 para uso en los Estados Unidos, mientras que la vacuna Gardasil fue aprobada en 2006 para ser usada en este país. La vacuna Gardasil también se aprobó para prevenir el cáncer y el precáncer de ano, vagina y vulva, así como para prevenir verrugas anales y genitales. Ambas vacunas requieren una serie de tres inyecciones por un período de 6 meses. Por lo general, los efectos secundarios son leves. Los más comunes son enrojecimiento breve, inflamación e irritación en el área de la piel donde se administró la inyección. Muy pocas veces habrá una mujer que sienta que va a desmayarse tras recibir la inyección. La vacuna Cervarix fue aprobada para niñas y mujeres jóvenes de 10 a 25 años, mientras que la vacuna Gardasil se aprobó para personas de ambos sexos que están entre 9 y 26 años.
En los estudios clínicos, ambas vacunas previnieron los cánceres y los precánceres de cuello uterino causados por el tipo de VPH 16 y el 18. La vacuna Gardasil también previno los tipos de cáncer de ano, vagina y vulva causados por estos tipos de VPH, así como las verrugas genitales causadas por los tipos 6 y 11. La Cervarix también provee cierta protección contra la infección y los precánceres del cuello uterino de los tipos de VPH de alto riesgo que no sean VPH 16 y 18. También ha demostrado prevenir infección anal con los tipos de VPH 16 y 18.
Tanto la Gardasil como la Cervarix sólo funcionan para prevenir la infección con VPH (no tratarán una infección existente). Por esta razón, para la mayor efectividad, la vacuna contra el VPH se debe aplicar antes de que una persona comience a tener relaciones sexuales.
En el 2009, el Federal Advisory Committee on Immunization Practices (ACIP) publicó recomendaciones actualizadas para la vacunación contra el VPH en niñas y mujeres jóvenes. Este comité recomendó que la vacuna con la serie de tres inyecciones fuera administrada de forma rutinaria a las niñas entre 11 y 12 años. Las niñas pueden también recibir la vacuna contra el VPH a una edad tan temprana como a los 9 años a discreción de los doctores. El ACIP también recomendó que las mujeres entre 13 y 26 años de edad que no hayan sido vacunadas reciban las vacunas a manera de “ponerse al día”. Para la prevención de los cánceres y los precánceres de cuello uterino, se puede usar cualquiera de las dos vacunas: Cervarix o Gardasil. Sin embargo, el ACIP recomienda Gardasil para la prevención de verrugas genitales, así como cánceres y precánceres de cuello uterino.
Estas vacunas se deben administrar con precaución a cualquier persona que presente alergias graves. Las mujeres con una alergia grave al látex no deben recibir la vacuna Cervarix, mientras que las mujeres que presenten una alergia grave a la levadura no deben recibir la vacuna Gardasil.
Las guías de la Sociedad Americana Contra El Cáncer recomiendan que la vacuna contra el VPH sea administrada de forma rutinaria a mujeres entre 11 y 12 años, y tan pronto como a los 9 años de edad a discreción de los doctores. La Sociedad también recomienda que las jóvenes de hasta 18 años de edad deben recibir las vacunas para “ponerse al día”.
El panel independiente que hace las recomendaciones a nombre de la Sociedad reportó que no existe evidencia suficiente que muestre que “ponerse al día” con las vacunas para toda mujer entre 19 y 26 años sea beneficioso. Como resultado, la Sociedad Americana Contra El Cáncer recomienda que las mujeres entre 19 y 26 años consulten con sus médicos antes de decidir si deben recibir las vacunas. Deben hablar sobre los riesgos de exposición previa al VPH y el beneficio potencial de vacunarse antes de decidir si reciben la vacuna. Estas vacunas también han sido estudiadas en mujeres y hombres de mayor edad. A medida que nueva información sobre Cervarix, Gardasil y otros nuevos productos se hace disponible, estas guías se irán actualizando.
Ambas vacunas contra el cáncer de cuello uterino son costosas (la serie completa de vacunas cuesta alrededor de US$375 (no incluye los honorarios del doctor ni el costo de aplicar las inyecciones). Cualquiera de las vacunas debe ser cubierta por la mayoría de los planes de seguros médicos (si se administran según las guías del ACIP). También debe tener cobertura por los programas gubernamentales que pagan las vacunas para niños menores de 18 años. Debido a que las vacunas cuestan mucho, puede que quiera verificar la cobertura con su seguro médico antes de vacunarse.
Es importante entender que ninguna vacuna provee protección completa contra todos los tipos de VPH causantes de cáncer. Por lo tanto, las pruebas rutinarias de detección de cáncer de cuello uterino aún siguen siendo necesarias.
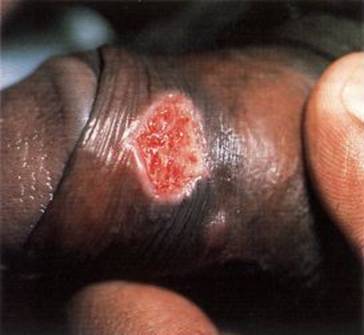
 La enfermedad de la sífilis es una infección de transmisión sexual crónica producida por la bacteria espiroqueta Treponema pallidumque se contagia por contacto de la piel con la ligera secreción que generan los chancros o por contacto con los clavos sifilíticos de la persona enferma: al realizar sexo oral sin condón (ya sea que los chancros estén en la boca, en el pene o en la vulva), al besar una boca con chancros (que son indoloros), por inoculación accidental (por compartir jeringas), o puede ser transmitida de la madre al hijo a través de la placenta o durante el parto.
La enfermedad de la sífilis es una infección de transmisión sexual crónica producida por la bacteria espiroqueta Treponema pallidumque se contagia por contacto de la piel con la ligera secreción que generan los chancros o por contacto con los clavos sifilíticos de la persona enferma: al realizar sexo oral sin condón (ya sea que los chancros estén en la boca, en el pene o en la vulva), al besar una boca con chancros (que son indoloros), por inoculación accidental (por compartir jeringas), o puede ser transmitida de la madre al hijo a través de la placenta o durante el parto.